Dobry sen
Sleeping well
Below is a Polish translation of our information resource on sleeping well. You can also view our other Polish translations.
Zastrzeżenie
Prosimy o uważne przeczytanie zastrzeżenia, które towarzyszy poszczególnym tłumaczeniom. Wyjaśniono w nim, że College nie może zagwarantować jakości tłumaczeń ani tego, że informacje są w każdym przypadku aktualne.
Niniejsze informacje przeznaczone są dla osób mających problemy ze snem lub znających kogoś, kto je ma. Materiały obejmują zarówno typowe problemy ze snem, jak i te występujące rzadziej.
Zawarto tu kilka prostych porad dotyczących lepszego snu, a także wskazówki, które pomogą Ci zdecydować, czy potrzebujesz profesjonalnej pomocy.
Dlaczego śpimy?
Spędzamy około jednej trzeciej naszego życia, śpiąc. Nie do końca rozumiemy, dlaczego, ale wiemy, że aby zachować zdrowie fizyczne i emocjonalne potrzebujemy dobrego snu.
Sen pomaga ciału zregenerować się, a także wyzdrowieć po fizycznej lub psychicznej chorobie. Pozwala nam uczyć się oraz zachowywać koncentrację i produktywność. Bez względu na powód, niewystarczająca ilość i jakość snu może mieć negatywny wpływ na nasze samopoczucie.
Ile snu potrzebujemy?
Często słyszymy, że powinniśmy spać w nocy 8 godzin. Chociaż prawdą jest, że średnia ilość snu, której potrzebują dorośli, wynosi około 7 lub 8 godzin, jest to jedynie średnia. Oznacza to, że wiele osób potrzebuje więcej niż 8 godzin snu, tak samo jak wielu wystarcza go mniej. Ilość niezbędnego snu zmienia się również wraz z wiekiem.
Poniżej podano zalecane liczby godzin snu dla różnych grup wiekowych. Jeżeli potrzebujesz nieco więcej lub nieco mniej snu, niż podano, to całkowicie normalne. Jednak jeśli potrzebujesz znacznie więcej lub znacznie mniej snu od zalecanego czasu, porozmawiaj ze swoim lekarzem rodzinnym.
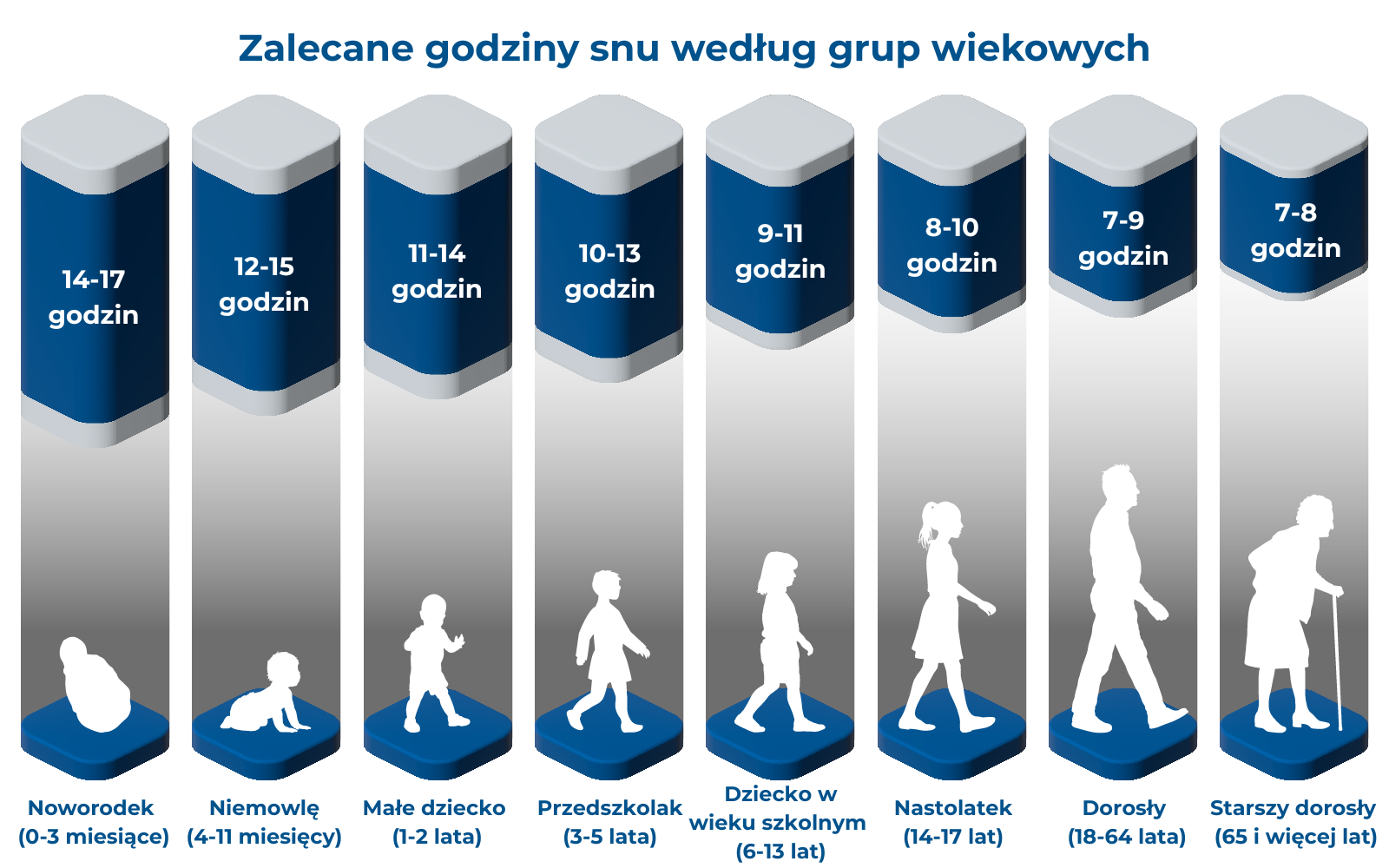
Skąd mam wiedzieć, czy śpię wystarczająco długo?
Oceniaj swój sen w oparciu o to, jak się czujesz w ciągu dnia, a nie na podstawie liczby godzin snu w nocy.
Jeśli przez większą część dnia i na przestrzeni większości dni czujesz się dobrze i rześko i zachowujesz koncentrację, to znaczy, że śpisz wystarczająco długo, niezależnie od tego, ile godzin trwa sen.
Pamiętaj, że nikt nie czuje się dobrze i rześko i nie zachowuje koncentracji przez cały dzień, każdego dnia. Nawet osoby, które wysypiają się dobrze, czasami w ciągu dnia odczuwają zmęczenie. Jeśli chodzi o sen, wszyscy mamy czasem zły dzień lub nawet cały tydzień.
Co się dzieje, gdy śpimy?
Rodzaje snu
Podczas snu przechodzisz przez kilka jego rodzajów. Istnieją dwa jego główne rodzaje:
Sen z szybkim ruchem gałek ocznych (REM)
To faza, która powtarza się kilkukrotnie w ciągu nocy i stanowi około jednej piątej czasu snu. Podczas snu REM:
- Twój mózg jest wyjątkowo aktywny
- Twoje mięśnie są bardzo rozluźnione
- Twoje oczy poruszają się z boku na bok
- masz sny.
Sen poza fazą REM
Podczas snu poza fazą REM Twoje ciało wydziela do krwiobiegu hormony wzrostu, a mózg usuwa produkty przemiany materii, które nagromadziły się w ciągu dnia. Pomaga to Twojemu ciału regenerować się. W przeciwieństwie do snu REM, we śnie poza fazą REM:
- Twój mózg jest mniej aktywny
- Twoje mięśnie są mniej rozluźnione (choć bardziej rozluźnione, niż wtedy gdy nie śpisz).
Istnieją 3 etapy snu poza fazą REM:
- Etap 1 poza fazą REM — Bardzo lekki sen. Jest to etap pomiędzy wybudzeniem a snem.
- Etap 2 poza fazą REM — Lekki sen. Możesz łatwo się obudzić bez poczucia zdezorientowania. Etap 2 jest ważny dla przetwarzania wspomnień i dla funkcji umysłowych.
- Etap 3 poza fazą REM — Głęboki sen. Jest to stan największej nieświadomości, jaka może wystąpić w życiu codziennym, chociaż Twój mózg nadal działa, a Ty zachowujesz pewną świadomość swojego otoczenia. Etap 3 jest ważny dla przetwarzania wspomnień, funkcji umysłowych i fizycznej regeneracji ciała.
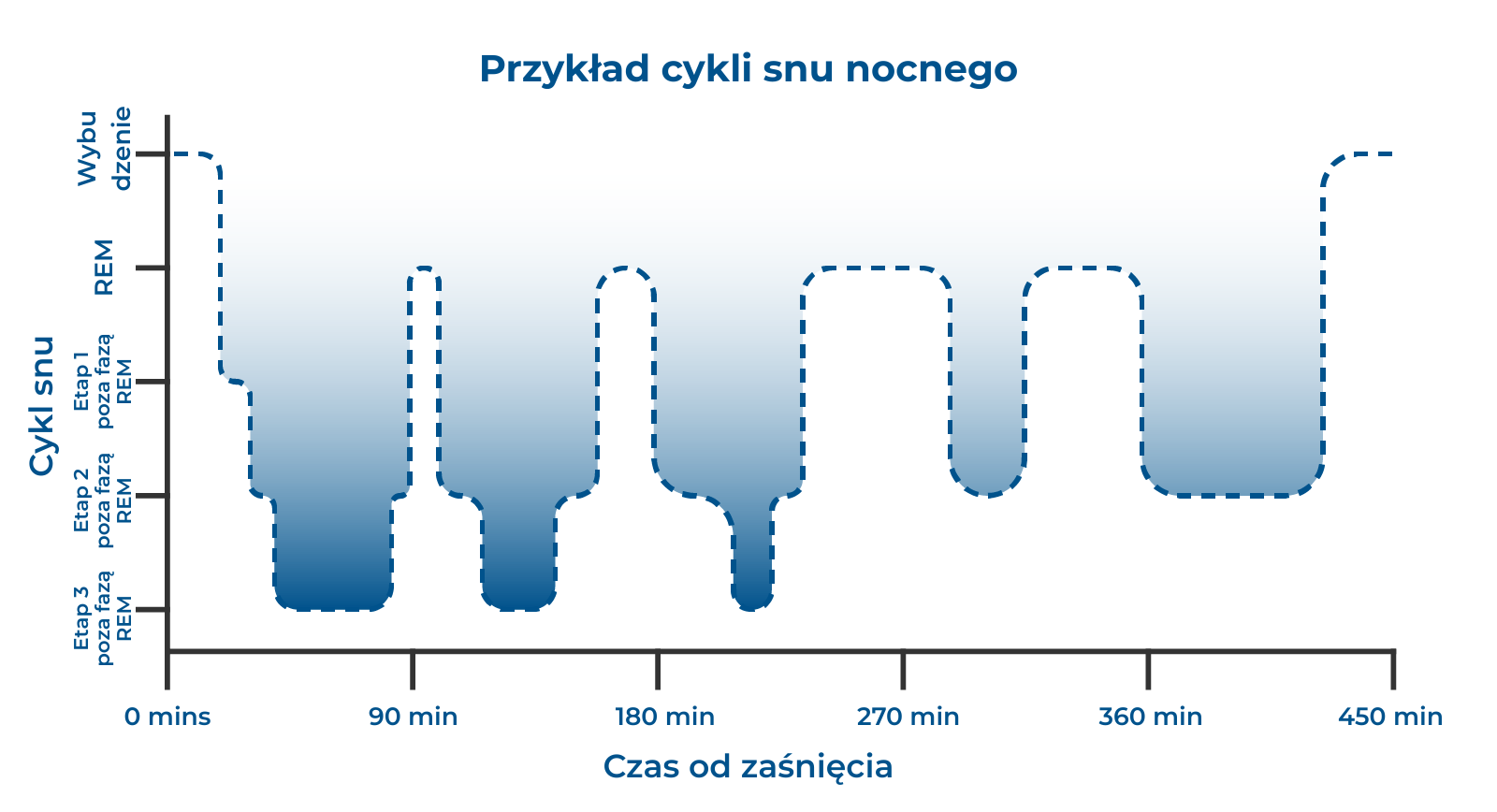
Cykle snu
Podczas spania przechodzisz przez cykle snu. U dorosłych cykle te trwają po około 90 minut, więc każdej nocy następuje ich kilka. Każdy cykl snu składa się z kilku etapów, które zwykle odbywają się w tej samej kolejności.
Oto przykładowy cykl:
- Etap 1 poza fazą REM — zwykle następuje tylko wówczas, gdy zasypiasz lub jeżeli w ciągu nocy przebudzisz się i powracasz do snu.
- Etap 2 poza fazą REM
- Etap 3 poza fazą REM
- Etap 2 poza fazą REM
- Sen REM.
Nie każdy z tych cykli jest identyczny. Pierwsze kilka cykli składa się z dużej ilości głębokiego snu i z małej ilości snu lekkiego. Późniejsze cykle składają się zwykle z wyjątkowo niewielkiej ilości głębokiego snu i dużej ilości snu lekkiego.
Dołączyliśmy schemat pokazujący, jak wyglądają cykle snu podczas przykładowej nocy:
Co to oznacza, jeżeli budzę się w nocy?
Większość ludzi budzi się kilka razy w ciągu nocy i jest to całkiem normalne. O ile nie budzisz się na długo i nie odczuwasz zmęczenia w ciągu dnia, nie masz się czym martwić.
Niektórym osobom może się wydawać, że prawie w ogóle nie śpią, nawet jeśli inni widzą, że śpią przynajmniej przez część nocy. Dzieje się tak, ponieważ krótkie okresy przebudzenia w nocy mogą wydawać się znacznie dłuższe niż są w rzeczywistości.
Co się dzieje, jeśli jakość mojego snu jest niska?
Jedna noc bez snu raz na jakiś czas sprawi, że następnego dnia będziesz odczuwać zmęczenie, ale nie wpłynie na Twoje zdrowie.
Jednak po kilku nieprzespanych nocach zaczniesz zauważać, że:
- odczuwasz ciągłe zmęczenie
- zasypiasz w ciągu dnia
- masz trudności z koncentracją lub podejmowaniem decyzji
- zaczynasz odczuwać przygnębienie i niepokój — z czasem sen słabej jakości może przyczynić się do depresji
- zaczynasz martwić się, że nie będziesz w stanie zasnąć.
Niska jakość snu może być niebezpieczna, jeśli prowadzisz samochód lub obsługujesz ciężkie maszyny. Każdego roku wiele osób ginie po zaśnięciu za kierownicą.
Wykazano, że istnieją powiązania pomiędzy niską jakością snu a nadwagą, wysokim ciśnieniem krwi i cukrzycą.
Co jest przyczyną niskiej jakości snu?
Istnieją trzy główne przyczyny słabej jakości snu. Są to:
- bezsenność
- deprywacja snu
- organiczne zaburzenia snu — są to zaburzenia o fizycznej przyczynie.
Bezsenność
Bezsenność to stan, w którym nie możesz zasnąć lub spać wystarczająco długo, nawet jeśli masz możliwość spania.
Jeśli cierpisz na bezsenność, możesz odczuwać zmęczenie w ciągu dnia, jednocześnie czując, że nie możesz faktycznie zasnąć. Niektórzy opisują to uczucie jako „zmęczony, ale pobudzony”. Możesz mieć trudności z koncentracją lub pamięcią, a także odczuwać niepokój lub rozdrażnienie.
Bezsenność może mieć wpływ na Twoje zdrowie fizyczne. Jednak zwykle osoby cierpiące na bezsenność nie umierają młodziej od innych.
Jeśli śpisz mniej niż inne osoby, które znasz, ale czujesz się dobrze w ciągu dnia, to nie cierpisz na bezsenność. Po prostu potrzebujesz mniej snu.
Co jest przyczyną bezsenności?
Istnieje wiele czynników, które mogą sprawiać, że trudniej jest Ci spać. Niektóre z nich to codzienne problemy, np.:
- w Twojej sypialni jest zbyt głośno, ciepło lub zimno
- Twoje łóżko jest niewygodne lub zbyt małe
- nie masz regularnej rutyny snu
- Twój/Twoja partner/ka ma inny wzorzec snu niż Ty
- Twój/Twoja partner/ka chrapie lub śpi niespokojnie
- nie poświęcasz wystarczająco dużo czasu na ćwiczenia
- jesz zbyt późno przed snem lub kładziesz się spać będąc głodnym/głodną
- palisz papierosy bądź pijesz alkohol lub kofeinę
- źle się czujesz, odczuwasz ból lub masz podwyższoną temperaturę ciała.
Niektóre problemy wpływające na sen są poważniejsze, np.:
- Problemy emocjonalne – Pomyśl o tym, co dzieje się w Twoim życiu i jak może to wpływać na Twój sen. Być może masz trudności w pracy lub w związku i powodują one niepokój lub zmartwienie. Jeśli czujesz, że trudno jest Ci przestać myśleć o problemach, jesteś przygnębiony/-a lub odczuwasz niepokój, porozmawiaj ze swoim lekarzem rodzinnym.
- Dolegliwości fizyczne – Istnieje wiele różnych dolegliwości fizycznych, które mogą utrudniać Ci wysypianie się. Na przykład przewlekły ból może uniemożliwiać sen. Jeśli chorujesz na raka, terapia może utrudniać Ci spanie. Jeśli cierpisz na dolegliwości fizyczne, mogą one negatywnie wpływać na sen.
- Leki – Niektóre leki mogą utrudniać sen lub powodować jego zaburzenia. Podobne objawy mogą wystąpić przy odstawianiu niektórych leków, takich jak leki przeciwdepresyjne. Dowiedz się od swojego lekarza, czy przyjmowane przez Ciebie leki mogą wpływać na jakość snu.
Bezsenność może być bardzo uciążliwa. Może ją jednak pogorszyć sposób, w jaki o niej myślimy i na nią reagujemy. Możesz na przykład źle spać przez stres w pracy. Zaczynasz się wtedy martwić, że nie śpisz dobrze. A to z kolei może pogorszyć jakość Twojego snu. Takie zamartwianie się może zakłócać sen, nawet jeśli nie stresujesz się już pracą.
Samopomoc w przypadku bezsenności
Wiele osób cierpiących na bezsenność kładzie się spać zbyt wcześnie. Ma to sens, ponieważ jeśli nie śpisz wystarczająco dużo, myślisz, że spędzanie więcej czasu w łóżku da Ci więcej czasu na sen. Jednak może to pogłębić bezsenność, ponieważ spędzasz wtedy więcej czasu w łóżku nie śpiąc. Wypróbuj następującą metodę w celu polepszenia snu:
- Wybierz najwcześniejszą akceptowalną dla Ciebie godzinę snu. Nie kładź się spać przed tym czasem oraz dopóki nie poczujesz senności. Możesz na przykład wybrać 22:00 na porę snu.
- Spróbuj każdego tygodnia opóźniać ją o 15 minut. Na przykład 22:15, potem 22:30 i tak dalej. Staraj się tak robić, dopóki nie zaczniesz zasypiać w ciągu 20 minut od położenia się i dopóki po przebudzeniu się w ciągu nocy nie zaczniesz ponownie zasypiać po nie więcej niż 20 minutach.
- Możesz wtedy zacząć eksperymentować z przesuwaniem tej pory o 15 minut wcześniej każdego tygodnia, aby zwiększać ilość godzin snu.
- Jeśli po przesunięciu pory snu na wcześniejszą godzinę zauważysz, że Twój sen się pogarsza, przesuń ją ponownie na później, aż sen się unormuje.
Jeśli cierpisz na bezsenność, w dalszej części materiału, w sekcji „Co mogę zrobić, aby poprawić jakość snu?”, znajdziesz wiele innych porad odnośnie samopomocy.
Leczenie bezsenności
Terapia psychologiczna
Terapia poznawczo-behawioralna (CBT) pomaga nauczyć się bardziej korzystnych sposobów myślenia i reagowania w codziennych sytuacjach. Terapia CBT bezsenności (lub terapia CBT-I) wykorzystuje techniki psychologiczne i behawioralne, aby pomóc Ci spać. Łatwo się ich nauczyć, chociaż niektóre techniki wymagają trochę pracy. Kilka z tych technik opisano krótko w sekcji dotyczącej poprawy snu.
Leki
Niektórzy ludzie, gdy mają problemy ze snem, sięgają po leki nasenne, uważając, że nie łączy się to z konsekwencjami. Jeśli jednak regularnie zażywasz leki nasenne, poinformuj o tym swojego lekarza rodzinnego. Mogą istnieć inne metody leczenia lub zmiany w codziennej rutynie, które pomogą Ci lepiej spać.
W niniejszym rozdziale omówimy leki licencjonowane, które stosuje się w celu podnoszenia jakości snu. Przyjrzymy się również lekom nielicencjonowanym, które czasami kupuje się bez recepty lub przez internet.
Licencjonowane leki
Leki z grupy Z
Leki z grupy Z stosowane są w celu podnoszenia jakości snu. Należy je przyjmować nie dłużej niż 4 tygodnie oraz przyjmować je przez możliwie jak najkrótszy okres.
Stosując leki z grupy Z u osób starszych należy zachować ostrożność. Nie zaleca się ich również kobietom w ciąży lub karmiących piersią. Głównymi efektami ubocznymi są nieprzyjemny smak w ustach i senność w ciągu dnia.
Benzodiazepiny
Benzodiazepiny najczęściej stosowane nasennie to diazepam, nitrazepam i temazepam.
Benzodiazepiny mogą prowadzić do uzależnienia. Benzodiazepiny należy przyjmować nie dłużej niż przez 4 tygodnie i przez możliwie jak najkrótszy okres. Mogą one powodować dezorientację i zaburzenia koordynacji, co jest bardziej prawdopodobne u osób starszych.
Melatonina o przedłużonym uwalnianiu
Melatonina to hormon występujący naturalnie w organizmie. Jego poziom wzrasta lub spada podczas snu. U osób z bezsennością można stosować syntetyczną wersję melatoniny na poprawę snu.
Lekarz może przepisać Ci melatoninę, jeśli masz ponad 55 lat i cierpisz na przewlekłą bezsenność. Osobom z zaburzeniami neurorozwojowymi, takimi jak ADHD i autyzm, czasami również przepisuje się melatoninę na sen.
Melatoniny nie należy przepisywać na okres dłuższy niż 13 tygodni. Do efektów ubocznych zaliczają się senność w ciągu dnia, bóle głowy i mdłości.
Niektórzy kupują melatoninę przez internet. Jest to niebezpieczne, ponieważ kupując lek online, nie zawsze można mieć pewność co do jego składu. Melatonina może również wchodzić w interakcje z wieloma lekami i powodować nieprzyjemne efekty uboczne. Ważne jest, aby melatoninę przepisał lekarz i aby w trakcie jej przyjmowania mieć wsparcie.
Daridoreksant
Jest to stosunkowo nowy lek, który pomaga ludziom czuć się mniej rozbudzonymi, wpływając na substancję chemiczną w mózgu odpowiedzialną za regulację czuwania i apetytu. Zalecany jest w leczeniu poważniejszej i długotrwałej bezsenności. Do częstych efektów ubocznych daridoreksantu należą bóle głowy oraz uczucie senności lub zmęczenia rano. Daridoreksant należy przyjmować przez możliwie jak najkrótszy okres, choć w razie potrzeby można go również stosować długoterminowo.
Leki nielicencjonowane
Amitryptylina
Amitryptylina to lek przeciwdepresyjny, który czasami przepisuje się w małych dawkach w celu poprawy jakości snu, pomimo że nie jest on licencjonowany do tego rodzaju stosowania. Jest niebezpieczny w przypadku przedawkowania i może powodować efekty uboczne, takie jak zawroty głowy, dezorientację, zaparcia, suchość w ustach i senność. Może być niebezpieczny dla osób z problemami z sercem.
Inne leki przeciwdepresyjne
Trazodon i mirtazapina są lekami przeciwdepresyjnymi, które mogą również ułatwiać zasypianie. Jeśli cierpisz na depresję i masz trudności z zasypianiem, lekarz może przepisać Ci jeden z nich.
Leki przeciwpsychotyczne
Leki przeciwpsychotyczne, takie jak kwetiapina, mogą działać uspokajająco, co wpływa pozytywnie na sen. Jednak nie zaleca się stosowania ich w leczeniu bezsenności. Istnieją ograniczone dowody na ich skuteczność. Dodatkowo mogą wywoływać one negatywne skutki. Do efektów ubocznych zaliczają się przyrost masy ciała, zmiany metaboliczne i zaburzenia ruchowe.
Inne leki
Poniżej wymieniono leki, które można kupić bez recepty lub przez internet. Zalecamy konsultację z lekarzem przed zastosowaniem jakichkolwiek leków na zaburzenia snu nieprzepisanych przez lekarza. Leki te mogą wchodzić w interakcje z innymi przyjmowanymi lekami. Ponadto może już istnieć zatwierdzone leczenie lub terapia, która sprawdzi się w Twoim przypadku lepiej.
Leki przeciwhistaminowe
Niektóre leki przeciwhistaminowe wywołują senność, dlatego niektórzy ludzie przyjmują je wspomagająco na sen. Tego rodzaju leki przeciwhistaminowe mogą wywoływać senność w ciągu dnia, zawroty głowy i suchość w ustach, dlatego przyjmowanie ich podczas prowadzenia pojazdów lub obsługi maszyn jest niebezpieczne.
Waleriana
Jest to ziołowy lek alternatywny, występujący w dostępnych bez recepty ziołowych lekach nasennych. Niektóre badania wykazują, że osoby przyjmujące walerianę śpią lepiej.
Wywołuje ona jednak efekty uboczne, takie jak senność, dlatego prowadzenie pojazdów lub obsługa maszyn po jej przyjęciu mogą być niebezpieczne. Może ona również wchodzić w interakcje z innymi lekami, dlatego ważne jest, aby przed jej zażyciem skonsultować się z lekarzem.
Informacje ogólne
Jeśli przepisano Ci leki nasenne, lekarz powinien omówić z Tobą ich sposób działania, ewentualne efekty uboczne oraz jak długo powinieneś/powinnaś je przyjmować. Jeśli regularnie przez parę miesięcy zażywasz leki nasenne, skonsultuj się z lekarzem, aby sprawdzić, czy nadal ich potrzebujesz.
Niedobór snu
Niedobór snu ma miejsce wtedy, kiedy nie śpimy, ponieważ nie mamy takiej możliwości. Może to być spowodowane wieloma różnymi czynnikami. Na przykład pracą w nocy lub narodzinami dziecka.
Wszyscy od czasu do czasu doświadczamy niedoboru snu i zazwyczaj łatwo jest nam przywrócić normalny rytm snu. Brak snu jest znacznie trudniejszy do zniesienia, jeśli występuje regularnie. Pracownicy zmianowi, którzy pracują w nocy, czy rodzice niemowląt często tracą możliwość wysypiania się i mogą odczuwać senność w nietypowych dla nich porach.
Kłopoty ze snem u rodziców zwykle kończą się, gdy dziecko zaczyna lepiej spać w nocy. Z drugiej strony praca zmianowa może trwać latami. Być może musisz ją wykonywać, aby zarobić na życie, ale może ona doprowadzić do:
- większej drażliwości
- trudności w podejmowaniu odpowiednich decyzji
- większego prawdopodobieństwa zawału serca lub udaru
- większego prawdopodobieństwa zachorowania na cukrzycę
- większego ryzyka wypadków drogowych lub w miejscu pracy.
Zapoznaj się z rozdziałem „Co mogę zrobić, aby poprawić jakość snu?” znajdującym się w dalszej części niniejszego opracowania, aby uzyskać informacje na temat poprawy jakości snu oraz wskazówki dla osób pracujących na nocną zmianę.
Hipersomnia
Jest to uczucie nadmiernej senności w ciągu dnia. Może występować cały czas lub pojawiać się sporadycznie.
Hipersomnia może być spowodowana przez:
- niedobór snu w nocy
- inne zaburzenia snu, takie jak obturacyjny bezdech senny
- niektóre leki
- depresję
- zaburzenia neurologiczne (w tym narkolepsję).
Hipersomnia to nie to samo, co sporadyczna senność, której wszyscy od czasu do czasu doświadczamy. Na przykład większość ludzi czuje się nieco zmęczona po południu, po zjedzeniu lunchu. Problem pojawia się jednak wtedy, gdy senność występuje prawie codziennie i wpływa na pracę, zdolność prowadzenia pojazdów lub życie towarzyskie.
Narkolepsja jest rodzajem hipersomnii. Przy narkolepsji możesz również doświadczać:
- częstych halucynacji
- epizodów paraliżu podczas zasypiania lub budzenia się
- nagłego osłabienia mięśni podczas śmiechu lub odczuwania silnych emocji. To zjawisko znane jest jako katapleksja.
Innym rodzajem hipersomnii jest hipersomnia idiopatyczna. Jest to stan, w którym dana osoba śpi bardzo długo w nocy, ale nadal odczuwa wzmożoną senność w ciągu dnia bez żadnych innych przyczyn, takich jak obturacyjny bezdech senny czy narkolepsja.
Leczenie hipersomnii
Leczenie hipersomnii zależy od przyczyny jej występowania. Jeśli jest ona spowodowana innym zaburzeniem snu, zaburzeniem neurologicznym lub depresją, leczenie tych schorzeń zazwyczaj przynosi poprawę w przypadku hipersomnii. Jeśli jest ona spowodowana przyjmowaniem określonych leków, lekarz może spróbować zmienić je na inne.
Zawsze dobrze jest zacząć od wydłużenia czasu snu w nocy, na przykład kładąc się wcześniej spać. Może to rozwiązać problem. Jeśli to nie pomoże, lekarz może przepisać Ci leki na senność i zwiększenie czujności.
Chrapanie i obturacyjny bezdech senny
Chrapanie i obturacyjny bezdech senny to dwa organiczne zaburzenia snu. Te problemy ze snem mają przyczynę natury fizycznej i mogą powodować wyjątkową senność w ciągu dnia. W niektórych przypadkach mogą one stanowić zagrożenie podczas prowadzenia pojazdów lub obsługi maszyn.
Chrapanie
Kiedy zasypiamy, nasze mięśnie rozluźniają się, w tym te, które utrzymują drożność dróg oddechowych. Nasze górne drogi oddechowe mogą się wtedy nieznacznie zwężać. Niektóre części dróg oddechowych, takie jak język i tył gardła, rozluźniają się. Kiedy bierzemy wdech, te części dróg oddechowych mogą wibrować, powodując chrapanie.
Obturacyjny bezdech senny
Obturacyjny bezdech senny (OBS) występuje wtedy, gdy gardło zwęża się zbyt mocno podczas snu. Jeśli drogi oddechowe są zbyt zwężone, oddychanie staje się trudne lub całkiem niemożliwe. Poziom tlenu we krwi spada i Twoje ciało wybudza się, aby otworzyć drogi oddechowe. Może to przypominać uczucie dławienia lub duszenia się. Zwykle wybudzenie trwa tylko chwilę, po czym ponownie zasypiamy. Możesz nawet nie zdawać sobie sprawy z tego, że się obudziłeś/obudziłaś.
Co istotne w przypadku OBS, gdy podczas snu występują u Ciebie trudności z oddychaniem, zawsze prędzej czy później wybudzisz się, a Twoje drogi oddechowe otworzą się. Aczkolwiek nieleczony OBS może prowadzić do problemów zdrowotnych, takich jak wysokie ciśnienie krwi, problemy z sercem, cukrzyca czy depresja.
OBS może powodować przerywany sen o niskiej jakości i sprawiać, że w ciągu dnia będziesz odczuwać senność.
Ryzyko wystąpienia bezdechu sennego jest większe u osób starszych, z nadwagą, palących papierosy lub nadużywających alkoholu.
Jak mogę stwierdzić, czy cierpię na obturacyjny bezdech senny?
Poniżej przedstawiono niektóre z typowych objawów OBS. Większość osób nie doświadcza wszystkich tych objawów, ale jeśli występuje u Ciebie którykolwiek z nich, należy omówić to z lekarzem rodzinnym:
- Chrapanie.
- Inne osoby mówią Ci, że przestajesz oddychać podczas snu.
- Budzenie się z uczuciem dławienia się, łapania z trudem powietrza lub w panice.
- Uczucie senności w ciągu dnia.
- Poczucie, że Twój sen jest zakłócony lub niskiej jakości.
- Wizyty w toalecie kilka razy w ciągu nocy.
- Budzenie się z bólem głowy.
Można to sprawdzić za pomocą prostego badania snu, które często można wykonać w domu.
Jak leczy się obturacyjny bezdech senny?
Jeśli masz OBS, możesz pomóc sobie ograniczając palenie i picie, zmniejszając wagę ciała i śpiąc na boku, a nie na plecach. Jeśli okaże się to nieskuteczne, istnieją inne metody leczenia, które mogą pomóc:
Szyna do wysuwania żuchwy
Szyna do wysuwania żuchwy może być pomocna przy łagodnym OBS. Jest trochę jak osłona na szczękę, którą wkłada się do ust w nocy. Lekko pociąga dolną szczękę do przodu i otwiera drogi oddechowe.
Aparaty do automatycznego podtrzymywania dodatniego ciśnienia w drogach oddechowych (APAP) lub aparaty do stałego podtrzymywania dodatniego ciśnienia w drogach oddechowych (CPAP)
Jeśli cierpisz na umiarkowaną lub ciężką postać OBS, możesz otrzymać propozycję zastosowania aparatu APAP lub CPAP.
Jeśli posiadasz aparat APAP lub CPAP, przed snem musisz założyć specjalną maskę. Jest ona podłączona do niewielkiego urządzenia przy łóżku, które wtłacza powietrze z pokoju przez maskę. Dzięki temu powietrze, którym oddychasz, ma nieco wyższe ciśnienie niż powietrze w pomieszczeniu. Zapobiega to zamknięciu dróg oddechowych i duszeniu się.
Aparaty APAP i CPAP nieco różnią się między sobą. Lekarz powinien wyjaśnić, jak działa Twoja maszyna. APAP może być również określany jako „Autoset” lub „Autoadjusting” Positive Airway Pressure.
Zespół niespokojnych nóg (RLS)
Jeśli cierpisz na zespół niespokojnych nóg (RLS), możesz odczuwać dyskomfort, ból lub pieczenie w nogach. Czasami objawy te mogą pojawić się również w innych częściach ciała. Nasilają się w nocy oraz podczas leżenia lub siedzenia w bezruchu. Możesz być w stanie złagodzić ten dyskomfort na krótki czas poprzez poruszanie lub rozciąganie dotkniętej tymi objawami części ciała, lub poprzez chodzenie.
Być może jesteś w stanie opisać, gdzie odczuwasz dyskomfort, ale masz trudności z wyjaśnieniem dokładnie, jakiego rodzaju to uczucie. RLS może bardzo utrudniać zasypianie, a nawet wybudzać ze snu.
RLS może nie mieć żadnej konkretnej przyczyny, albo być spowodowany:
- niskim poziomem żelaza
- niedoborem witamin
- ciążą
- problemami z nerkami
- dolegliwościami związanymi z kręgosłupem
- genetyką (RLS może być dziedziczne)
- cukrzycą
- problemami neurologicznymi
- niektórymi leki.
Badanie snu nie jest zazwyczaj konieczne do zdiagnozowania RLS, chociaż lekarz może zlecić badanie krwi w celu sprawdzenia, czy nie występują u Ciebie wyżej wymienione problemy.
Jak leczy się zespół niespokojnych nóg?
Istnieje wiele sposobów leczenia RLS, a terapia może obejmować kombinację różnych metod, w tym:
- aktywność fizyczną
- ciepłe kąpiele wieczorem
- masowanie dotkniętej objawami części ciała
- suplementy żelaza lub witamin
- leki, w tym te stosowane w chorobie Parkinsona, środki przeciwdrgawkowe i przeciwbólowe.
Koszmary nocne
Większość z nas od czasu do czasu miewa koszmary. Są to intensywne, szczegółowe, przerażające lub przygnębiające sny, które nas wybudzają. Kiedy budzimy się, wyraźnie pamiętamy koszmary.
Mogą one powodować przygnębienie, niepokój lub zmęczenie następnego dnia. Rano, kiedy dominuje faza REM, koszmary zdarzają się częściej.
Koszmary mogą stać się problematyczne, jeśli występują zbyt często, i jeśli wpływają na samopoczucie i funkcjonowanie w ciągu dnia. Możesz odczuwać lęk przed zasypianiem oraz zmęczenie lub obniżony nastrój w ciągu dnia.
Co powoduje koszmary?
Zazwyczaj koszmary nie mają jednej konkretnej przyczyny, ale mogą być następstwem zaburzeń snu, takich jak bezdech senny (OBS), jak również chorób psychicznych i niektórych leków.
Mogą być również wynikiem traumatycznych wydarzeń. Są one jednym z najczęściej występujących objawów zespołu stresu pourazowego (PTSD). W przypadku zespołu stresu pourazowego koszmary mogą pojawić się po traumatycznym wydarzeniu, choć niekoniecznie od razu. Ich temat jest często ściśle powiązany z doświadczoną traumą.
U dzieci koszmary są powszechne i mogą być normalną częścią dorastania. Zazwyczaj po pewnym czasie same ustępują. Jednak jeśli zdarzają się często oraz powodują niepokój dziecka, należy je omówić z lekarzem.
Dlaczego mamy sny i koszmary?
Jedna z teorii głosi, że sny pozwalają nam zmierzyć się z negatywnymi wydarzeniami i emocjami. Wiele snów ma negatywne motywy, takie jak niepokój, zakłopotanie, dezorientacja lub gniew. Jest to również zupełnie normalne, że sny bywają dziwaczne lub bezsensowne, i że spotykamy w nich ludzi z przeszłości i teraźniejszości.
Sny przeważnie nie wywołują strachu, podczas gdy koszmary mogą być naprawdę przerażające i wstrząsające i wiązać się z poczuciem straty lub zagrożeniem bezpieczeństwa naszego lub ukochanej osoby.
Jak leczy się koszmary?
Jeśli istnieje rozpoznawalna przyczyna koszmarów, taka jak określony lek lub zaburzenia snu, zmiana danego leku lub leczenie tych zaburzeń często jest rozwiązaniem. Jeśli jednak Twoje koszmary nie mają wyraźnej przyczyny lub spowodowane są zespołem stresu pourazowego, pomocna może być psychoterapia.
Zamartwianie się koszmarami także może je intensyfikować lub utrwalać. Jeśli regularnie miewasz koszmary, to następujący po nich niepokój może powodować następne. Tak więc relaks przed snem może pomóc zmniejszyć prawdopodobieństwo występowania koszmarów. Pomocne może okazać się zastosowanie prostej i skutecznej metody zwanej progresywną relaksacją mięśni. W dalszej części niniejszego materiału dokładniej omówimy tę metodę.
Lęki nocne i lunatyzm
Lęki nocne i lunatyzm to dwie powszechnie występujące „parasomnie senne poza fazą REM”. Są to zachowania lub doświadczenia niepożądane podczas snu. Zwykle występują one w fazach głębokiego snu, z którego częściowo wybudzamy się i znajdujemy w półśnie. Podczas tych stanów działamy automatycznie, bez świadomej kontroli. Parasomnie są dość powszechne u dzieci, ale występują również u dorosłych.
Lęki nocne
Lęki nocne mogą być drastyczne i przerażające dla osób, które je obserwują.
Jako osoba doświadczająca lęków nocnych możesz nagle usiąść na łóżku z szeroko otwartymi oczami, krzycząc i płacząc. Możesz wyglądać na przerażonego/przerażoną, ale nie odpowiadać, gdy inne osoby próbują do Ciebie mówić lub Cię pocieszać. Możesz też atakować ludzi nie będąc tego świadomym/świadomą.
W większości przypadków po wystąpieniu lęków nocnych ponownie zasypiamy i nie pamiętamy rano większości lub całości z tego, co się wydarzyło. Czasami możliwe jest przypomnienie sobie niektórych fragmentów. Ciemna postać w pokoju, pająki na łóżku lub spadający sufit to tylko niektóre z przykładowych strasznych rzeczy, które możemy widzieć, ale których w rzeczywistości nie ma.
W przeciwieństwie do koszmarów, lęki nocne występują zwykle w pierwszej połowie nocy, zwykle w ciągu pierwszej godziny lub dwóch po zaśnięciu.
Lunatyzm
Lunatyzm objawia się wstawaniem z łóżka i chodzeniem w stanie półsnu. Osoba lunatykująca może też podnosić lub przenosić przedmioty, a nawet spożywać posiłki. Zazwyczaj pod koniec epizodu następuje powrót do snu, bez pamięci tego co się wydarzyło po przebudzeniu rano. Rzadziej zdarza się, że osoba lunatykująca podejmuje się bardziej niebezpiecznych działań, takich jak gotowanie lub prowadzenie pojazdu.
Co jest przyczyną lęków nocnych i lunatyzmu?
Lęki nocne i lunatyzm przeważnie nie są spowodowane żadnymi poważnymi przyczynami fizycznymi czy psychicznymi. Mogą być jednak dziedziczne lub związane z zaburzeniami snu. Przypadłości te mogą pogłębiać się na skutek niedoboru snu, podwyższonego stresu lub nadużywania alkoholu albo kofeiny.
Jak mogę stwierdzić, czy cierpię na lęki nocne lub lunatyzm?
Najczęściej osoba ich doświadczająca nie zdaje sobie sprawy ze swojego zachowania, dopóki ktoś inny go nie zaobserwuje. Zwykle to osoba, z którą śpisz, jako pierwsza zauważy, że doświadczasz lęków nocnych lub lunatykujesz.
W jaki sposób leczy się lęki nocne i lunatyzm?
Jeśli występują u Ciebie lęki nocne lub epizody lunatykowania, upewnij się, że śpisz wystarczająco długo, unikasz alkoholu i ograniczasz kofeinę. Przed snem możesz spróbować relaksacji, stosując progresywną relaksację mięśni, która została opisana w dalszej części teksu.
Większość dzieci wyrasta z lęków nocnych i lunatyzmu bez konieczności leczenia. Jeśli lunatykowanie i lęki nocne zaczynają negatywnie wpływać na Twoje życie, specjalista może zlecić Ci terapię behawioralną.
Twój lekarz może zlecić przeprowadzenie badania snu, aby sprawdzić, czy masz jakieś inne zaburzenia snu, a czasami może przepisać Ci leki.
Co robić, kiedy ktoś lunatykuje?
Osobę lunatykującą należy delikatnie poprowadzić z powrotem do łóżka, próbując jej nie obudzić. Zalecane jest podjęcie środków ostrożności, takich jak zamknięcie okien, przez które można wyjść, zamknięcie drzwi, usunięcie wszelkich łamliwych przedmiotów w pobliżu łóżka lub usunięcie dostępnych ostrych przedmiotów, takich jak noże lub narzędzia. Zamontowanie lampy czułej na ruch w sypialni może pomóc wybudzić osobę lunatykującą, a także zmniejszyć prawdopodobieństwo, że zrani się ona podczas chodzenia po pokoju.
Zaburzenia rytmu dobowego
Wszyscy mamy wewnętrzny zegar biologiczny, który mówi nam, kiedy powinniśmy się obudzić, a kiedy powinniśmy spać. W zaburzeniach rytmu dobowego zegar ten nie jest dobrze zsynchronizowany ze światem zewnętrznym. W rezultacie możesz mieć problemy ze snem lub nadmierną sennością.
Zespół opóźnionej fazy snu i czuwania (DSWPD)
Jednym z najczęściej występujących zaburzeń rytmu dobowego jest zespół opóźnionej fazy snu i czuwania (DSWPD). Występuje on wtedy, gdy nie możesz zasnąć aż do późnych godzin nocnych. Gdybyś mógł/mogła, spał(a)byś późno rano lub nawet popołudniu. W skrajnych przypadkach możesz nie zasnąć przez całą noc, a spać przez cały dzień. Jeżeli Twój styl życia nie pozwala Ci zasypiać i wstawać późno, może to stanowić problem.
Zespół opóźnionej fazy snu i czuwania może sprawiać, że rano czujesz się przemęczony/-a, a w późniejszych porach dnia stajesz się bardziej rozbudzony/-a. W rezultacie zaczynasz czuć się rozbudzony/-a i pełen energii późno w nocy, kiedy inni ludzie są gotowi zasnąć.
Czym różnią się zaburzenia rytmu dobowego od bezsenności?
Ogólnie rzecz biorąc, osoby z zaburzeniami rytmu dobowego mają wysoką jakość snu, jeśli śpią w preferowanych przez siebie godzinach, w przeciwieństwie do osób z bezsennością, które mogą mieć trudności ze snem nienależnie od pory dnia lub nocy, a ich sen jest niskiej jakości.
Co powoduje zaburzenia rytmu dobowego?
Niektóre zaburzenia rytmu dobowego mają wyraźną przyczynę. Na przykład jet lag spowodowany jest podróżowaniem pomiędzy różnymi strefami czasowymi. Dostosowanie się do nowej strefy czasowej może zająć trochę czasu. Zaburzenia snu związane z pracą w systemie zmianowym występują u osób pracujących na zmiany, zwłaszcza w porze nocnej. Oznacza to, że trudno im powstrzymywać się od spania w nocy, kiedy ich ciało odczuwa potrzebę snu, a następnie ciężko im zasnąć w ciągu dnia, kiedy ich ciało powinno być rozbudzone.
Inne zaburzenia, takie jak zespół opóźnionej fazy snu i czuwania, nie są spowodowane czynnikami zewnętrznymi ani stylem życia. Bywają dziedziczne, a zatem w grę wchodzi genetyka.
Jak leczy się zaburzenia rytmu dobowego?
Niektóre zaburzenia rytmu dobowego można leczyć u specjalisty z wykorzystaniem ekspozycji na światło oraz leku o nazwie melatonina, aplikowanych o ściśle określonych porach.
Zespół opóźnionej fazy snu i czuwania występuje powszechnie u nastolatków, jednak większość wyrasta z niego wchodząc w dorosłość. W przypadku niektórych osób cierpiących na zespół opóźnionej fazy snu i czuwania, skuteczniejszym rozwiązaniem może okazać się modyfikacja stylu życia. Na przykład poprzez:
- wybór pracy pod kątem godzin, które pokrywają się z naturalnym dla tych osób czasem czuwania
- lub rozpoczynanie zajęć lekcyjnych później w ciągu dnia.
Prowadzenie pojazdów a problemy ze snem
Nigdy nie należy prowadzić pojazdu, odczuwając senność, niezależnie od tego, czy ma ona związek z zaburzeniami snu czy nie. Należy natychmiast zaprzestać prowadzenia pojazdów oraz poinformować DVLA w przypadku:
- rozpoznania umiarkowanej lub ciężkiej postaci obturacyjnego bezdechu sennego z objawami nadmiernej senności
- narkolepsji lub katapleksji, lub obydwu tych dolegliwości
- wszelkich innych zaburzeń snu powodujących nadmierną senność przez okres co najmniej 3 miesięcy - w tym podejrzenia lub rozpoznania łagodnej postaci obturacyjnego bezdechu sennego
Nie wolno prowadzić pojazdów do czasu ustąpienia nadmiernej senności lub dopóki objawy nie będą pod kontrolą dzięki ścisłemu przestrzeganiu wymaganego leczenia. Po wyleczeniu nadmiernej senności DVLA z reguły wydaje zgodę na wznowienie prowadzenia pojazdów.
Co mogę zrobić, aby poprawić jakość snu?
Utrzymuj regularne pory snu i czuwania
Ustaw budzik na tę samą godzinę każdego dnia, również w weekendy. Pomaga to wyregulować zegar biologiczny. Dzięki temu zaczniesz również odczuwać senność co wieczór o tej samej porze, co może sprawić, że Twój sen będzie bardziej przewidywalny.
Unikaj drzemek, jeśli cierpisz na bezsenność
Śpiąc w ciągu dnia redukujesz swoją senność, co może mieć negatywny wpływ na sen w nocy. Unikanie drzemek może być trudne, gdy czujesz się bardzo senny/-a, ale zauważysz, że po pewnym czasie senność ustępuje i znów czujesz się bardziej rozbudzony/-a.
Aby uniknąć drzemek:
- Zaplanuj zajęcia na te pory dnia, w których zazwyczaj odczuwasz potrzebę zdrzemnięcia się.
- Jasne światło, świeże powietrze oraz aktywność fizyczna to świetne sposoby na walkę z sennością. Krótki spacer w ciągu dnia zawiera wszystkie trzy elementy!
- Poproś znajomych lub rodzinę o czujność. Jeśli zauważą, że zasypiasz, powinni Cię obudzić.
- Siedzenie i leżenie może pogłębiać uczucie zmęczenia. Jeśli pracujesz przy biurku lub oglądasz telewizję na kanapie, postaraj się co kilka minut wstać i poruszać.
- Żuj gumę do żucia. Wiele osób uważa żucie gumy za skuteczny sposób na zapobieganie zaśnięciu.
- Kofeina przed godziną 14.00 również może pomóc. Kofeina może zacząć działać po upływie 20-30 minut. Jeśli wiesz, o jakiej porze występuje u Ciebie ryzyko zaśnięcia, wypij napój zawierający kofeinę pół godziny wcześniej.
Bądź ostrożny/-a korzystając z kofeiny i alkoholu
Kofeina bywa przydatna, jednak pozostaje w organizmie na długo po spożyciu i może negatywnie wpływać na sen. Również niektóre napoje gazowane, a nawet miętówki, zawierają duże dawki kofeiny. Nie spożywaj herbaty, kawy ani innych napoi zawierających kofeinę po godzinie 14.00. Jeśli masz ochotę na gorący napój wieczorem, wybierz coś mlecznego lub ziołowego i niezawierającego kofeiny.
Należy także ograniczyć ilość spożywanego alkoholu. Może on pomóc w zaśnięciu, ale prawdopodobnie spowoduje też, że obudzisz się w nocy. Dowiedz się więcej o alkoholu w artykule na temat alkoholu, zdrowia psychicznego i mózgu.
Palenie papierosów również może negatywnie wpływać na sen, ponieważ nikotyna jest stymulantem. To samo dotyczy zażywania narkotyków rekreacyjnych, takich jak kokaina.
Zadbaj o wyciszenie przed snem
Umysł często zaczyna pracować na pełnych obrotach, w momencie, gdy kładziemy się do łóżka. Dla wielu z nas jest to pierwszy moment w ciągu dnia, gdy zostajemy sami ze swoimi myślami. Nic więc dziwnego, że nasz mózg staje się bardzo aktywny, gdy kładziemy się do łóżka i gasimy światło.
Aby temu zapobiec, przed pójściem spać zaplanuj od 30 minut do nawet dwóch godzin czasu wolnego od pracy, nauki i innych aktywności, które wymagają intensywnego myślenia. Wykorzystaj ten czas na zrelaksowanie się i wyciszenie. Zakończ przetwarzanie w myślach wydarzeń minionego dnia. Jeśli to możliwe, zostaw telefon poza sypialnią zanim pójdziesz spać.
Możesz także rozpocząć czas wyciszania czynnością, która zasygnalizuje umysłowi, że dzień się skończył:
- Weź ciepłą kąpiel lub prysznic - Oprócz tego, że kąpiel i prysznic mają relaksacyjne działanie i dają nam czas na przetrawienie myśli, podnoszą one również temperaturę ciała. W ten sposób, na godzinę lub dwie przed pójściem spać, zwiększysz szanse na dobry sen.
- Wykonaj element swojej wieczornej rutyny - Może to być założenie piżamy, wybranie ubrań na następny dzień lub sprawdzenie, czy drzwi są zamknięte. Dla Twojego mózgu są to wyraźne sygnały, że dzień się skończył.
- Zapisz swoje myśli lub zmartwienia - Wielu z nas nie może zasnąć, martwiąc się rzeczami, których zapomnieliśmy zrobić lub które mamy zrobić następnego dnia. Przelanie tych myśli na papier pomaga się od nich uwolnić. Możesz następnie wrócić do tak sporządzonej listy następnego dnia rano.
Połóż się spać, gdy czujesz senność
Jeśli masz trudności z zasypianiem lub wybudzasz się w nocy, zbyt wczesne pójście spać może w rzeczywistości zintensyfikować problemy. Jeśli położysz się do łóżka zanim poczujesz senność, prawdopodobnie długo nie będziesz mógł/mogła zasnąć albo obudzisz się w nocy lub bardzo wcześnie rano. Ponadto zaczniesz kojarzyć swoje łóżko z brakiem snu. Zatem kładź się spać dopiero wtedy, gdy czujesz senność.
Może to oznaczać, że będziesz kłaść się spać później niż dotychczas, ale z czasem poprawi to jakość Twojego snu.
Zadbaj o swoją przestrzeń
Ludzie tworzą skojarzenia pomiędzy miejscami, emocjami i zachowaniami. Wchodząc do swojej ulubionej restauracji, zaczynasz odczuwać głód, ponieważ wiesz, że wkrótce zjesz coś pysznego. Z czasem sama myśl o tej restauracji wystarczy, by wywołać uczucie głodu! Kiedy kładziemy się spać, chcemy, aby nasz mózg i ciało przełączały się w tryb uśpienia. Musimy zatem kojarzyć nasze łóżko i sypialnię ze snem. W tym celu:
- Korzystaj z sypialni tylko do spania, ubierania się oraz intymności - Nie korzystaj z niej do pracy, nauki, relaksu lub innych czynności. Nie wchodź do sypialni w ciągu dnia. Jeśli jednak masz tam coś do zrobienia, to wyjdź od razu po zakończeniu tej czynności.
- Nie pozostawaj w łóżku, gdy nie możesz zasnąć - Pozostawanie w łóżku, gdy nie możesz zasnąć, wzmacnia kojarzenie sypialni ze stanem czuwania. Zamiast tego opuść sypialnię i zrób coś relaksującego w innym pokoju. Może to być czytanie, słuchanie podcastu lub układanie puzzli. Wróć do łóżka dopiero wtedy, kiedy poczujesz senność.
- Jeśli masz tylko jeden pokój, na przykład mieszkasz w domu studenckim, hostelu lub kawalerce, nadal możesz wykorzystać tę technikę. Unikaj pracowania, oglądania telewizji czy czytania książki na łóżku. Jeśli łóżko jest Twoim jedynym meblem, zdejmuj z niego pościel w ciągu dnia i rozkładaj ją z powrotem dopiero przed pójściem spać. Pomoże to wypracować skojarzenie pomiędzy pościelą a spaniem.
Ta technika może być niezwykle skuteczna, ale wymaga czasu. Może minąć kilka tygodni, zanim zauważysz poprawę snu. Może się też zdarzyć, że z początku będziesz spać nieco gorzej, zanim nastąpi poprawa. Jednak z czasem łóżko będzie kojarzone wyłącznie ze snem, a sama czynność kładzenia się spać automatycznie sprawi, że poczujesz się senny/-a.
Zrelaksuj się, gdy wchodzisz do łóżka
Jest wiele różnych rzeczy, które możesz zrobić, aby zrelaksować się, gdy jesteś w łóżku. Najprostszą metodą relaksacji jest progresywna relaksacja mięśni (PMR).
Progresywna relaksacja mięśni
Progresywna relaksacja mięśni może pomóc Ci łatwiej zasnąć. Ta umiejętność rozwija się dzięki praktyce, więc staraj się robić to każdej nocy, nie tylko wtedy, gdy masz problemy ze snem. Tę technikę można stosować od razu po wejściu do łóżka, jak również po przebudzeniu się w środku nocy, lub w obu tych sytuacjach.
- Połóż się na łóżku na plecach z wyprostowanymi rękami i nogami.
- Zamknij oczy.
- Przemieszczaj się po całym ciele, wybierając mięsień lub grupę mięśni. Napnij ten mięsień lub grupę mięśni na około 5 sekund.
- Po 5 sekundach rozluźnij te mięśnie i odczekaj 10—20 sekund, zanim przejdziesz do następnego. W tym czasie pomyśl o mięśniu, który właśnie napinałeś/-aś, skupiając się na tym, co czujesz i ciesząc się poczuciem relaksu.
Cały proces powinien zająć 10-15 minut, chociaż przed końcem możesz zasnąć. Nie martw się tym, że Twój umysł błądzi lub że być może wykonujesz ćwiczenie niewłaściwie.
Oto sugerowana kolejność napinania mięśni:
- Podnieś brwi tak wysoko, jak to możliwe.
- Ściśnij mocno oczy.
- Zaciśnij usta.
- Podciągnij ramiona do uszu.
- Odciągnij ramiona do tyłu tak, jakbyś próbował(a) zetknąć je za plecami.
- Napnij prawy biceps, podnosząc prawą rękę do prawego ramienia i ściskając go. Zrób to samo z lewym bicepsem, podnosząc lewą rękę do lewego ramienia.
- Złóż prawą rękę w pięść i ściśnij tak mocno, jak to możliwe. Zrób to samo z lewą ręką.
- Napnij duże mięśnie z przodu prawego uda prostując nogę tak bardzo, jak to możliwe, przyciskając tył kolana do łóżka. Zrób to samo z lewym udem.
- Napnij mięśnie prawej łydki kierując palce prawej stopy w dół tak, jakbyś stał(a) na czubkach palców. Zrób to samo z lewą stopą. Jeśli czujesz skurcz w łydkach po ich napięciu, możesz wykonywać ćwiczenie krócej.
Co jeśli te wskazówki nie zadziałają?
Jeśli po zastosowaniu tych wskazówek nadal nie możesz spać, porozmawiaj ze swoim lekarzem rodzinnym. Możesz omówić wszelkie problemy, które nie pozwalają Ci dobrze spać, a lekarz może sprawdzić, czy problemy ze snem nie są spowodowane chorobą fizyczną, przepisanymi lekami, problemami emocjonalnymi lub zaburzeniami snu.
Radzenie sobie z pracą zmianową
Nasz wewnętrzny zegar biologiczny pomaga nam być aktywnymi w ciągu dnia i spać w nocy. Z tego powodu praca w nocy lub w nieregularnych godzinach może być trudna. Jest jednak kilka rzeczy, które możesz zrobić, aby zarządzać snem i zmianami w pracy.
Grafik w pracy
W miarę możliwości staraj się pracować tak, aby Twoje zmiany odbywały się stopniowo później dzień po dniu.
Oto przykładowy grafik pokazujący, jak to może działać:
| Poniedziałek | Wtorek | Środa | Czwartek | Piątek | |
|---|---|---|---|---|---|
| Godziny pracy | 7:00 – 15:00 | 15:00 – 23:00 | 22:00 – 7:00 | Dzień wolny | 7:00 – 15:00 (ponownie rozpocznij cykl) |
Twój zegar biologiczny łatwiej dostosowuje się do zmian, które następują stopniowo później niż wcześniej. Taki grafik zapewnia wystarczająco dużo czasu na sen między zmianami.
Praca w nocy
Jeśli pracujesz w nocy, spróbuj wykonać następujące czynności:
- Po południu przed pierwszą nocną zmianą staraj się zdrzemnąć tak długo, jak to możliwe.
- Jeśli pracujesz kilka nocy z rzędu, upewnij się, że kładziesz się na drzemkę po południu przed każdą nocną zmianą na tak długo, jak to możliwe.
- Jeśli musisz położyć się spać po powrocie do domu z nocnej zmiany, możesz to robić, o ile nie zakłóca to Twojej zdolności do spania po południu. Jeśli poranne drzemki utrudniają Ci spanie po południu, unikaj ich.
- Zdrzemnij się podczas nocnej zmiany, jeśli masz na to bezpieczną przestrzeń i odpowiednią okazję. Jeśli jednak musisz być czujny/-a w trybie pilnym w nocy, np. jeśli jesteś lekarzem na wezwanie, nie przekraczaj 15-20 minutowego czasu drzemki. Jeśli zaśniesz na dłużej, możesz wejść w stan głębokiego snu i po przebudzeniu trudniej będzie Ci poczuć się w pełni rozbudzonym/rozbudzoną.
- Po zakończeniu serii nocnych zmian zdrzemnij się rano przez półtorej do trzech godzin. Następnie połóż się spać wcześnie tej samej nocy, aby dać sobie możliwość nadrobienia zaległości w utraconym śnie.
- Podczas zmian nocnych utrzymuj te same godziny posiłków, co w ciągu zmian dziennych. Zjedz śniadanie rano, lunch w środku dnia, a kolację wieczorem. Nie jedz dużych posiłków podczas nocnej zmiany - spożywaj lekkie przekąski. Rób tak, ponieważ Twoje ciało nie może przetwarzać jedzenia w nocy tak dobrze, jak w ciągu dnia.
- Jeśli wracasz do domu z nocnych zmian samochodem lub innym pojazdem, zachowaj szczególną ostrożność, ponieważ istnieje zwiększone ryzyko zaśnięcia za kierownicą. Jeśli musisz prowadzić, rozważ poranną drzemkę przed wyjściem z pracy. Jeśli to możliwe, korzystaj z transportu publicznego lub porozmawiaj ze swoim pracodawcą o tym, czy może zapewnić Ci transport po nocnych zmianach. Jeśli czujesz się zmęczony/-a za kierownicą, od razu się zatrzymaj i zdrzemnij się w samochodzie w bezpiecznym miejscu.
Sen i prowadzenie pojazdu
Nigdy nie prowadź pojazdów, jeśli czujesz się senny/-a. Twoim prawnym obowiązkiem jest upewnienie się, że jesteś wystarczająco czujny/-a do bezpiecznej jazdy zanim zasiądziesz za kierownicą. Jeśli podczas jazdy poczujesz senność, zatrzymaj samochód w miarę możliwości jak najszybciej i zaparkuj w bezpiecznym miejscu, takim jak parking. Zdrzemnij się i nie wznawiaj jazdy, dopóki nie odzyskasz pełnej czujności.
Dodatkowe informacje
The Sleep Apnoea Trust - Organizacja charytatywna, która wspiera pacjentów z bezdechem sennym, ich partnerów i ich rodziny.
Narcolepsy UK - Wspiera interesy osób z narkolepsją i zachęca do lepszego zrozumienia tej choroby.
Aplikacja Sleepful
Ta bezpłatna aplikacja zapewnia osobom cierpiącym na bezsenność program, który ma na celu poprawę snu. Została ona opracowana w ramach serii finansowanych ze środków publicznych badań naukowych i badań klinicznych w Wielkiej Brytanii.
Aplikacja Sleepio - Sleepio to program do samopomocy, który leczy bezsenność za pomocą technik CBT (terapii poznawczo‑behawioralnej). Aby uzyskać dostęp do Sleepio, będziesz potrzebować skierowania od swojego lekarza rodzinnego.
Poradnie leczenia zaburzeń snu. Istnieje wiele poradni leczenia zaburzeń snu, ale skierowanie do jednej z nich powinno odbywać się za pośrednictwem lekarza rodzinnego. Pacjenci nie mogą się w nich samodzielnie rejestrować.
Bedtime meditation video, NHS (Film do medytacji przed snem, NHS) - Jest to 35-minutowy film medytacyjny, który można wykorzystać przed snem.
Przydatne materiały
Reading Well Agency: Books on Prescription (Książki na receptę)
Reading Well Books on Prescription pomaga dbać o samopoczucie poprzez czytanie artykułów do samopomocy. Program ten popierany jest przez pracowników służby zdrowia, w tym Królewskie Kolegium Psychiatrów (Royal College of Psychiatrists) i jest wspierany przez biblioteki publiczne. Niektóre książki, które mogą okazać się pomocne, to:
- How to Beat Insomnia and Sleep Problems: A Brief, Evidence-based Self-help Treatment, Kirstie Anderson
- The Secret World Of Sleep: Tales of Nightmares and Neuroscience, Guy Leschziner
Autorzy
Informacje te zostały opracowane przez Kolegium redakcyjne Public Engagement (PEEB) Królewskiego Kolegium Psychiatrów (Royal College of Psychiatrists). Informacje te odzwierciedlają najbardziej rzetelne dane dostępne w czasie ich opracowywania.
Autor Specjalista: Doktor Hugh Selsick
Ekspert przez doświadczenie: Victoria Bridgland
Pełna bibliografia dostępna jest na żądanie.
This translation was produced by CLEAR Global (March 2026)

